¿Qué vamos a aprender?
¿Quién no ha tenido un paciente con dolor de larga evolución en el talón? Bien, ese clásico dolor en la región interna o central del calcáneo, se convierte en un quebradero de cabeza para nosotros y para ese paciente que, harto de tratamientos y sesiones, busca desesperado una solución.
Quizás mal diagnosticado de la clásica fascitis o fasciosis, este paciente ha pasado por distintas terapias que no terminan de mejorar su clínica. Es el momento de plantearse que quizás no todos los dolores de la región interna del calcáneo sean fascitis o fasciosis plantares.
Como bien es sabido, sólo se diagnostica lo que se sabe, y si queremos resultados diferentes, habrá que hacer algo diferente a lo que ya se ha hecho.
Aquí entra en juego una variante diagnóstica: “La neuralgia de Baxter”.
El Nervio Plantar Lateral
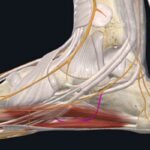
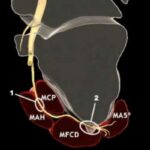
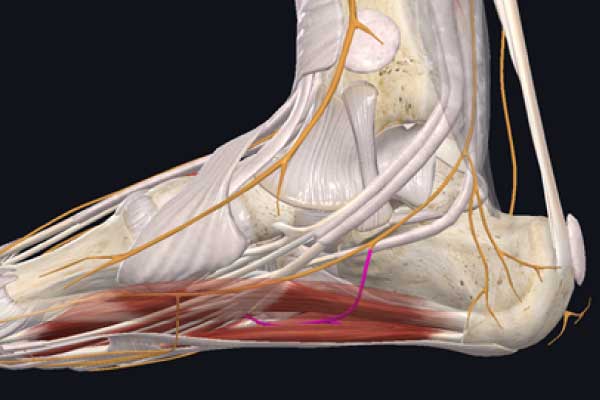
El nervio tibial posterior al llegar a la región calcánea interna, se va a dividir en ramos plantar medial y nervio plantar lateral; siendo el nervio de Baxter una rama accesoria de este último.
La rama de Baxter va a inervar toda la región interna proximal del calcáneo, asiento frecuente de dolor coincidente en las fascitis plantares.
Patología y Diagnóstico
El nervio plantar de Baxter puede verse comprimido entre los fascículos del abductor del primer dedo y el cuadrado plantar. Hay que tener en cuenta que el diagnóstico y el tratamiento debe ir enfocado a trabajar esa región.
Otro lugar de atrapamiento puede darse entre el músculo flexor corto de los dedos y la región inferior ósea del calcáneo.
Las alteraciones mecánicas del retropié y del primer rayo, así como las del calcáneo pueden ser génesis de la clínica similar a la de la fasciosis por compresión del nervio ya descrito.
Es posible también que la presencia del clásico espolón calcáneo provoque la compresión de esta rama en su trazo plantar, consideración clínica clave también en el diagnóstico diferencial.
Actualmente el criterio diagnóstico es algo complicado, ya que salvo que exista lesión funcional, el EMG será normal. La imagen de Eco-RMN evidenciará que, a pesar de haber dolor medial del calcáneo, la fascia plantar no habrá alterado su patrón estructural.
Un signo indirecto es la presencia de atrofia del Músculo abductor del 5.º dedo en RMN, señal de posible alteración de la conducción.
Tratamiento Osteopático
Descartada la fasciosis, en la consideración clínica de este síndrome hay que tener en cuenta todo el recorrido de la rama nerviosa para descartar atrapamientos en otras regiones que pueden manifestar clínica similar:
- Región lumbo-sacra (valoración y tratamiento)
- Piramidal
- Cuadrado crural
- Canal isquiotibial
- Cabeza corta/larga bíceps
- Arcada del sóleo (tibial posterior)
- Túnel tarsiano
Una vez se sospecha del atrapamiento de la rama de Baxter, el abordaje osteopático revisará primero todo el diagnóstico de movilidad de las estructuras implicadas y posteriormente la aplicación de maniobras sobre:
La relación con la tibia y el canal tarsiano: técnicas manuales articulares o de thrust.
Articulación Subastragalina:
El calcáneo es zona de inserción de la musculatura implicada y estructura responsable en la posible compresión. Por ejemplo, un retropié pronado aumentará la tensión interna y la actividad de la musculatura abductora.
Técnicas articulatorias para valgo o de thrust directo
- Primer rayo: articulación astrágalo-escafoidea, escafo-cuneiforme y complejo metatarso-falanges:
- Relación con la estabilidad medial del arco interno y despegue del pie en la marcha.
- Técnicas de corrección mecánica, movilidad y mejora de la flexibilidad. Thrust, articulatorias, stretching.
- Tejido blando relevante: Aponeurosis muscular, retináculos, musculatura del pie (abductor del primero, flexor corto de los dedos y cuadrado plantar).
- Técnicas de Jones, creeping fascial de región interna y plantar, neurodinamia, etc.; con objetivo de liberar los planos aponeuróticos de atrapamiento.
- Relación con la estabilidad medial del arco interno y despegue del pie en la marcha.
Otras opciones
Bajo un criterio diagnostico acertado y con el abordaje terapéutico descrito, el pronóstico debería ser favorable, aunque en algún caso el paciente podría no mejorar.
En estos casos el tratamiento médico conservador infiltrativo sería el siguiente paso en las opciones terapéuticas. La cirugía de liberación fascial es el último recurso en este caso.
El diagnóstico correcto es clave para evitar perder tiempo y realizar tediosas sesiones no resolutivas, así como clave en la aplicación de un tratamiento adecuado, siendo la terapia osteopática un completo abordaje diagnóstico y correctivo de los elementos implicados en este síndrome que, aún no siendo tan frecuente como las fascitis, puede confundir al paciente y al fisioterapeuta.
Dr. Pedro Pérez Cátedra
Fisioterapeuta- Osteópata DO
Licenciado en Medicina y Cirugía
Profesor de la Escuela de Osteopatía de Madrid






1 comentario. Dejar nuevo
Hola os dejo este comentario por qué me diagnosticaron la fascitis plantar después de trabajar 300 horas todos los meses y después de que la mutua Asepeyo no hicieron nada para saber qué me pasaba siendo los mayores incompetentes que me he encontrado en mi vida, los médicos del hospital me diagnosticaron la neuropatía de Baxter y después de casi 2 años y unos 28 puntos. Ahora toca empezar a rehabilitar me está costando un huevo volver a andar por culpa de gente con cargos que no deberían tener para jugar con la salud de los demás, pero si no me quedo al 100% será por esa gente incompetente que debería estar más controlado por los altos cargos. Un saludo de un humilde caballero.